La enfermedad pulmonar obstructiva crónica (EPOC) representa una grave amenaza para la salud pública a nivel mundial. Se trata de una patología progresiva y, lamentablemente, irreversible que afecta los pulmones, dificultando la respiración y deteriorando la calidad de vida del paciente de forma significativa. La EPOC engloba dos afecciones principales: el enfisema, que se caracteriza por la destrucción de los alvéolos pulmonares, y la bronquitis crónica, que implica una inflamación persistente de las vías aéreas. Su naturaleza progresiva implica un empeoramiento gradual de los síntomas con el paso del tiempo, acarreando consecuencias de diversa índole para el individuo afectado.
Este artículo se adentrará de manera exhaustiva en el estudio de la EPOC, analizando sus diferentes fases epoc, sus síntomas característicos, su evolución a lo largo del tiempo y los factores que contribuyen a su alta mortalidad. Se examinará cada etapa de la enfermedad con detalle, desde las fases iniciales hasta el epoc en fase terminal, describiendo la sintomatología asociada a cada una de ellas y los desafíos terapéuticos que implica su manejo. La información aquí presentada tiene como objetivo brindar una comprensión completa y detallada de esta compleja enfermedad.
Etapas de la EPOC
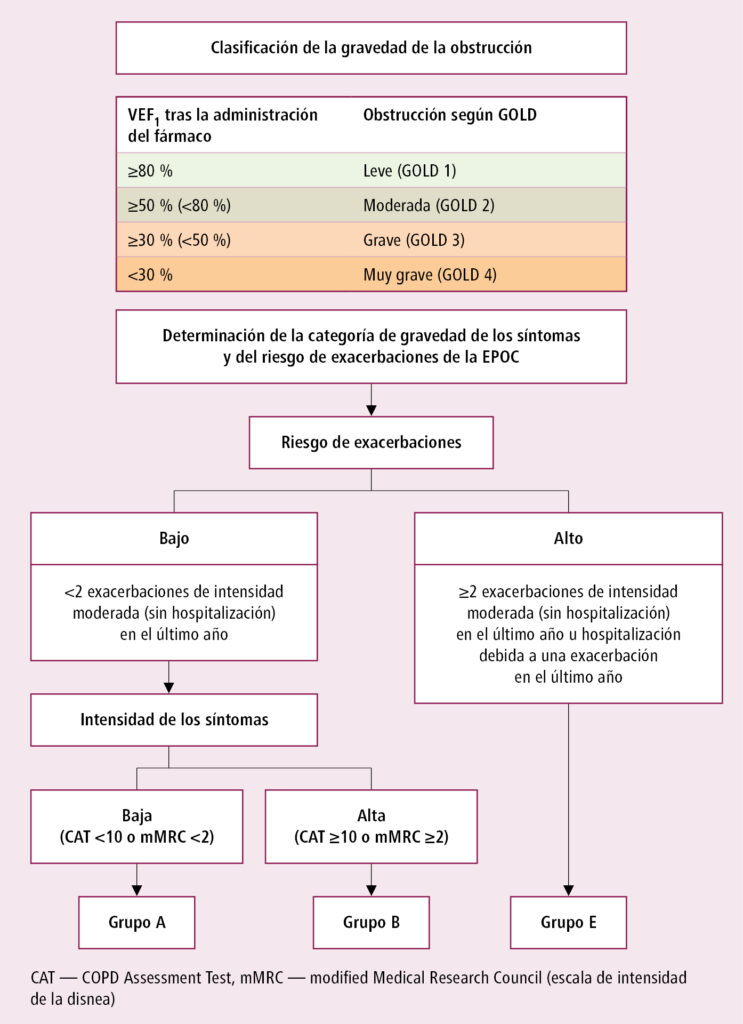
La EPOC se clasifica en diferentes etapas de gravedad, principalmente en función del volumen espiratorio forzado en 1 segundo (FEV1), que mide la capacidad de expulsar aire de los pulmones. Esta valoración, junto a otros indicadores clínicos como la disnea (sensación de falta de aire) y la frecuencia de exacerbaciones (agudizaciones de la enfermedad), permite determinar la severidad de la EPOC y planificar el tratamiento más adecuado. Las etapas van desde la EPOC leve, en la que los síntomas son mínimos y apenas limitan la actividad diaria, hasta la EPOC grave, que se caracteriza por una significativa reducción de la capacidad pulmonar y una considerable limitación física.
Es fundamental destacar que la progresión de la enfermedad es variable entre individuos. Algunos pacientes pueden experimentar un deterioro rápido de su función pulmonar, mientras que otros pueden mantener una cierta estabilidad durante periodos prolongados. Sin embargo, la tendencia general es hacia un empeoramiento gradual de la EPOC, lo que recalca la importancia del diagnóstico precoz y la implementación de estrategias terapéuticas adecuadas para ralentizar su progresión. La falta de atención médica puede acelerar significativamente el declive en la capacidad pulmonar y conducir a complicaciones graves.
La clasificación en etapas permite a los profesionales de la salud determinar el nivel de atención requerido por cada paciente, adaptando el tratamiento a las necesidades individuales y previniendo complicaciones. Las opciones terapéuticas varían desde medidas no farmacológicas, como la rehabilitación pulmonar, hasta la administración de medicamentos broncodilatadores, corticoides inhalados y, en algunos casos, oxígeno suplementario. El objetivo principal del tratamiento es mejorar la calidad de vida de los pacientes, controlando los síntomas y previniendo exacerbaciones.
Clasificación según el FEV1
El FEV1 es el parámetro fundamental para clasificar la EPOC. Un FEV1 superior al 80% del valor predicho se considera EPOC leve; un FEV1 entre el 50% y el 80% indica EPOC moderada; un FEV1 entre el 30% y el 50% corresponde a EPOC severa; y un FEV1 inferior al 30% define la EPOC muy grave, o epoc en fase terminal. Es importante recordar que esta clasificación es solo una guía y que la gravedad de la EPOC debe evaluarse también teniendo en cuenta otros factores clínicos.
Factores adicionales en la clasificación
Además del FEV1, otros factores importantes a considerar en la clasificación de la EPOC son la frecuencia y la gravedad de las exacerbaciones, la presencia de disnea, la capacidad de ejercicio y la calidad de vida del paciente. La frecuencia de hospitalizaciones debido a exacerbaciones de la EPOC también es un indicador clave de su gravedad. Una mayor frecuencia de exacerbaciones sugiere un peor pronóstico y la necesidad de un tratamiento más agresivo.
Implicaciones de la clasificación por etapas
La clasificación por etapas de la EPOC es fundamental para guiar las decisiones terapéuticas y pronósticas. Un paciente con EPOC leve puede requerir un tratamiento simple basado en broncodilatadores de acción corta, mientras que un paciente con EPOC grave puede necesitar un tratamiento más complejo, incluyendo broncodilatadores de acción prolongada, corticoides inhalados y, posiblemente, oxígeno suplementario. La correcta clasificación permite la aplicación de medidas preventivas y de manejo adecuadas para cada etapa, optimizando la calidad de vida y el pronóstico del paciente.
Síntomas de la EPOC
Los síntomas de la EPOC son variables y su intensidad depende de la gravedad de la enfermedad. En las etapas iniciales, los síntomas pueden ser leves y pasar desapercibidos, lo que dificulta el diagnóstico precoz. La tos crónica, inicialmente seca, evoluciona a menudo a una tos productiva, con expectoración de moco blanco, amarillento o verdoso. Esta tos es un síntoma constante, agravado con el ejercicio, y que se presenta frecuentemente a primera hora de la mañana.
La disnea o dificultad para respirar es otro síntoma clave. En las etapas iniciales, la disnea puede aparecer solo durante el ejercicio intenso, pero con el avance de la enfermedad, aparece incluso en reposo. La sensación de falta de aire es muy incapacitante y limita la realización de actividades cotidianas, afectando significativamente la calidad de vida de la persona. Además, la disnea puede acompañarse de sibilancias o «pitos» en los pulmones, especialmente durante las exacerbaciones.
A medida que la enfermedad progresa, los síntomas se intensifican. La fatiga crónica se hace presente, limitando la capacidad física y mental del paciente. La pérdida de peso puede producirse debido al esfuerzo respiratorio y a la disminución del apetito. En casos graves, se puede desarrollar cianosis, un color azulado en la piel y las uñas debido a la falta de oxígeno en la sangre. Estas manifestaciones ponen de manifiesto el impacto sistémico de la EPOC sobre el organismo.
Síntomas en etapas avanzadas
En las etapas avanzadas de la EPOC, como en el epoc en fase terminal, los síntomas se vuelven más graves y frecuentes. La insuficiencia respiratoria se puede manifestar como dificultad respiratoria incluso en reposo, con necesidad de oxígeno suplementario. Se pueden presentar infecciones respiratorias frecuentes y recurrentes, debido a la disminución de la capacidad defensiva de los pulmones. El paciente puede sufrir cambios en el estado mental, como confusión o somnolencia, relacionados con la falta de oxígeno cerebral.
Exacerbaciones de la EPOC
Las exacerbaciones de la EPOC son episodios de empeoramiento agudo de los síntomas, que pueden requerir hospitalización. Durante una exacerbación, la tos, la disnea y la expectoración aumentan significativamente. Se puede presentar fiebre y aumento de la producción de moco espeso. Las exacerbaciones pueden ser desencadenadas por infecciones respiratorias, la exposición a irritantes respiratorios o cambios climáticos. La frecuencia de las exacerbaciones aumenta a medida que progresa la EPOC.
Impacto en la calidad de vida
La EPOC tiene un impacto profundo en la calidad de vida de los pacientes. Las limitaciones respiratorias y la fatiga crónica dificultan la realización de actividades cotidianas, afectando el trabajo, las relaciones sociales y la vida familiar. La ansiedad y la depresión son frecuentes en pacientes con EPOC, debido a la naturaleza crónica e incapacitante de la enfermedad. Los programas de rehabilitación pulmonar pueden ayudar a mejorar la capacidad funcional y la calidad de vida de estos pacientes.
Evolución de la EPOC
La EPOC es una enfermedad progresiva que empeora con el tiempo. La velocidad de progresión varía de una persona a otra, dependiendo de factores como la exposición a los irritantes respiratorios, la genética, el estado de salud general y el estilo de vida del individuo. En etapas iniciales, el progreso de la enfermedad puede ser lento e imperceptible, con síntomas leves que se confunden con otras enfermedades respiratorias.
El deterioro gradual de la función pulmonar se manifiesta en una reducción del FEV1 a lo largo del tiempo. La pérdida de la elasticidad pulmonar, la inflamación crónica de las vías aéreas y la obstrucción del flujo aéreo contribuyen a esta disminución. Esta pérdida de función pulmonar lleva a una mayor disnea, tanto en reposo como durante el ejercicio. La capacidad de realizar actividades físicas disminuye progresivamente, afectando la autonomía del paciente.
A medida que la EPOC avanza, la frecuencia y la gravedad de las exacerbaciones aumentan. Los pacientes experimentan episodios de empeoramiento agudo de los síntomas, que pueden requerir hospitalización. La recuperación de las exacerbaciones se vuelve cada vez más lenta y completa, lo que lleva a un deterioro progresivo de la función pulmonar y un empeoramiento general del estado de salud del paciente. El epoc en fase terminal representa el estadio más severo de la enfermedad.
Complicaciones de la EPOC
Además del deterioro progresivo de la función pulmonar, la EPOC puede causar una serie de complicaciones que empeoran el pronóstico. La insuficiencia cardíaca derecha puede ocurrir debido a la hipertensión pulmonar, que es una complicación frecuente en la EPOC. Las infecciones respiratorias repetidas pueden aumentar el riesgo de neumonía, y la hipoxemia crónica puede llevar a la policitemia.
Influencia del estilo de vida
El estilo de vida del paciente juega un papel importante en la progresión de la EPOC. El tabaquismo es el principal factor de riesgo, pero otros factores como la exposición a la contaminación ambiental, la genética y la deficiencia de alfa-1 antitripsina, también influyen en la evolución de la enfermedad. Abandonar el hábito de fumar, evitar la exposición a irritantes respiratorios y llevar un estilo de vida activo son medidas importantes para ralentizar la progresión de la enfermedad y mejorar el pronóstico.
Manejo de la enfermedad
El manejo de la EPOC implica un enfoque multidisciplinario, que incluye la educación del paciente, la terapia farmacológica, la rehabilitación pulmonar y la atención de las exacerbaciones. La educación del paciente sobre la enfermedad, sus síntomas y su manejo es esencial para el control de la misma. La terapia farmacológica tiene como objetivo controlar los síntomas, prevenir las exacerbaciones y mejorar la calidad de vida. La rehabilitación pulmonar incluye programas de ejercicio y terapia respiratoria.
Mortalidad en la EPOC
La EPOC es una causa importante de mortalidad a nivel mundial. La tasa de mortalidad es alta, particularmente en los pacientes con enfermedad severa y en aquellos con complicaciones. La muerte en pacientes con EPOC puede estar directamente relacionada con la enfermedad, por ejemplo, por insuficiencia respiratoria, o puede ser consecuencia de otras complicaciones. Las infecciones respiratorias recurrentes, las exacerbaciones graves y la insuficiencia cardíaca derecha son causas comunes de muerte en estos pacientes.
En el epoc en fase terminal, la mortalidad es significativamente alta. Los pacientes en esta etapa experimentan una reducción drástica en la calidad de vida, con una gran dependencia de oxígeno y asistencia respiratoria. Las exacerbaciones son frecuentes y la recuperación entre ellas es mínima. El pronóstico en estas situaciones es reservado, y la mortalidad se eleva considerablemente. Es fundamental un manejo adecuado de los síntomas y de las complicaciones que surgen en este estadio para procurar un cierto confort en esta fase final.
La mortalidad en la EPOC puede reducirse con el diagnóstico precoz, un tratamiento adecuado y una atención médica regular. El abandono del tabaquismo, la vacunación contra la influenza y la neumonía y la participación en programas de rehabilitación pulmonar contribuyen significativamente a la mejora del pronóstico.
Factores que influyen en la mortalidad
Varios factores contribuyen a la alta mortalidad asociada con la EPOC. La edad avanzada, el tabaquismo, la presencia de comorbilidades (otras enfermedades coexistentes) y el bajo nivel socioeconómico son algunos de los factores de riesgo más importantes. Los pacientes con enfermedades cardiacas, diabetes o enfermedades renales crónicas tienen un mayor riesgo de mortalidad debido a la EPOC.
Importancia de la prevención
La prevención es fundamental para reducir la mortalidad por EPOC. Evitar el tabaquismo, protegerse de la contaminación atmosférica y recibir las vacunas necesarias ayudan a disminuir el riesgo de desarrollar la enfermedad. La detección temprana de la EPOC también es crucial para iniciar un tratamiento oportuno y prevenir la progresión de la enfermedad. La rehabilitación pulmonar juega un papel fundamental en la mejora de la calidad de vida y, posiblemente, en la disminución de la mortalidad.
Atención paliativa
En las etapas avanzadas de la EPOC, la atención paliativa se vuelve esencial para mejorar la calidad de vida del paciente y aliviar el sufrimiento. La atención paliativa se centra en el manejo de los síntomas, el control del dolor y la atención emocional y espiritual del paciente y sus familiares. El objetivo de la atención paliativa es proporcionar la mejor calidad de vida posible al paciente durante los últimos meses o años de vida.
Conclusión
La EPOC es una enfermedad pulmonar obstructiva crónica progresiva que afecta significativamente la calidad de vida y la supervivencia de los pacientes. Su naturaleza progresiva y las diferentes fases epoc, desde leves hasta el epoc en fase terminal, demandan un enfoque terapéutico integral que abarque desde la prevención hasta la atención paliativa. El entendimiento de los síntomas, la evolución y las complicaciones de la EPOC es crucial para un diagnóstico preciso y un tratamiento eficaz.
El tabaquismo, principal factor de riesgo de la EPOC, subraya la importancia de la educación y la promoción de hábitos de vida saludables para prevenir esta enfermedad. El diagnóstico temprano, a través de la detección de síntomas y la realización de pruebas de función pulmonar, es fundamental para iniciar un tratamiento oportuno y ralentizar el progreso de la enfermedad. Un tratamiento adecuado, que incluye terapia farmacológica, rehabilitación pulmonar y atención de las exacerbaciones, contribuye a mejorar la calidad de vida y a prolongar la supervivencia de los pacientes.
En las etapas avanzadas, la atención paliativa juega un papel vital para proporcionar un confort adecuado y mejorar la calidad de vida restante a los pacientes y a sus familias. Investigaciones continuas en la comprensión de la fisiopatología de la EPOC y el desarrollo de nuevas terapias son esenciales para mejorar el pronóstico y la supervivencia de los pacientes afectados por esta enfermedad tan debilitante. La colaboración interdisciplinaria entre profesionales de la salud, pacientes y familiares es esencial para lograr un manejo exitoso de la EPOC en todas sus fases.