La diabetes tipo 2 es una enfermedad crónica que afecta a millones de personas en todo el mundo. Se caracteriza por una resistencia a la insulina, lo que impide que el cuerpo utilice adecuadamente la glucosa en sangre. Una de las consecuencias menos conocidas, pero igual de importantes, es la significativa alteración del sueño que experimentan muchos pacientes. Dormir lo suficiente y bien es esencial para la salud en general, y en el caso de las personas con diabetes tipo 2, un sueño reparador se convierte en un pilar fundamental para el control de la enfermedad y la mejora de la calidad de vida.
Este artículo se adentrará en la compleja relación entre la diabetes tipo 2 y el sueño, explorando las dificultades que enfrentan los pacientes para conciliar el sueño y ofreciendo una guía detallada con recomendaciones prácticas para mejorar la calidad del descanso. Abordaremos aspectos como el control glucémico, la alimentación, el ejercicio físico, la importancia de mantener un peso saludable y la creación de un entorno propicio para un sueño reparador. Además, analizaremos la influencia de las proteínas, la necesidad de establecer una rutina relajante antes de dormir, y la importancia de evitar las siestas prolongadas. Finalmente, concluiremos con un resumen de las estrategias clave para lograr un sueño reparador y su impacto positivo en el manejo de la diabetes tipo 2.
Dificultades del sueño en la diabetes tipo 2
Las personas con diabetes tipo 2 suelen experimentar alteraciones del sueño con mayor frecuencia que la población general. Estas alteraciones pueden manifestarse de diversas formas, incluyendo insomnio, dificultad para conciliar el sueño, despertares nocturnos frecuentes, somnolencia diurna y, en casos más severos, apnea del sueño. La hiperglucemia, es decir, los niveles elevados de glucosa en sangre, puede ser un factor contribuyente importante a estas dificultades. Los niveles altos de glucosa pueden interferir con la producción de hormonas que regulan el ciclo sueño-vigilia, causando alteraciones en los patrones de sueño.
Además de la hiperglucemia, otros factores relacionados con la diabetes, como la neuropatía (daño a los nervios), pueden contribuir a las dificultades para dormir. La neuropatía periférica, por ejemplo, puede causar dolor en las extremidades, lo que dificulta la relajación y el descanso. El síndrome de piernas inquietas, también común en personas con diabetes, se caracteriza por una irresistible necesidad de mover las piernas, interrumpiendo el sueño. Por último, la depresión y la ansiedad, que se presentan con mayor frecuencia en pacientes con diabetes, pueden exacerbar los problemas de sueño. Es importante comprender que estas dificultades son comunes, y buscar ayuda profesional es clave para un adecuado tratamiento. Es normal que una persona de 80 años duerma mucho, pero no lo es que alguien con diabetes tenga tantos despertares nocturnos que impidan un descanso reparador.
La falta de sueño de calidad, a su vez, puede empeorar el control de la diabetes. Un sueño insuficiente incrementa los niveles de cortisol, la hormona del estrés, que eleva los niveles de glucosa en sangre. Además, la falta de descanso afecta la sensibilidad a la insulina, dificultando aún más la regulación de los niveles de glucosa. Por lo tanto, la mejora de la calidad del sueño se convierte en una pieza clave en el tratamiento integral de la diabetes tipo 2.
Recomendaciones para un sueño reparador
Mejorar la calidad del sueño en pacientes con diabetes tipo 2 requiere un enfoque multifacético que aborde las causas subyacentes de las alteraciones del sueño y promueva hábitos saludables que favorezcan el descanso. Afortunadamente, existen diversas estrategias que pueden implementarse para lograr un sueño más reparador y, por ende, un mejor control de la enfermedad.
Estas estrategias van desde modificar la alimentación y el estilo de vida hasta establecer rutinas y crear un ambiente propicio para dormir. Una de las recomendaciones más importantes es mantener un horario regular de sueño, acostándose y levantándose aproximadamente a la misma hora todos los días, incluso los fines de semana, para regular el ritmo circadiano.
Es fundamental implementar una serie de cambios en los hábitos de vida, desde controlar los niveles de azúcar en sangre hasta adaptar la rutina diaria a las necesidades del cuerpo, para alcanzar un sueño reparador. Estos cambios, junto a la ayuda profesional, pueden significativamente mejorar la calidad de vida.
Control de la glucosa en sangre
El control adecuado de la glucosa en sangre es crucial para un sueño reparador en personas con diabetes tipo 2. Los niveles altos de glucosa antes de dormir pueden provocar hipoglucemias nocturnas, despertares frecuentes y un sueño interrumpido y no reparador. Para evitar estas fluctuaciones, es fundamental controlar la ingesta de carbohidratos, especialmente antes de acostarse.
Se recomienda optar por alimentos con bajo índice glucémico, que se digieren más lentamente y causan un aumento más gradual de los niveles de glucosa en sangre. Ejemplos de estos alimentos incluyen verduras de hoja verde, legumbres, frutas no demasiado maduras y cereales integrales. Evitar las bebidas azucaradas y los alimentos procesados ricos en azúcar es esencial para un buen control glucémico durante la noche.
El monitoreo regular de los niveles de glucosa en sangre, especialmente antes de acostarse y al despertar, puede ayudar a identificar patrones de hipoglucemia nocturna y ajustar el tratamiento si es necesario. La colaboración con un médico o un educador en diabetes es fundamental para establecer un plan de control de glucosa personalizado y efectivo.
Alimentación adecuada
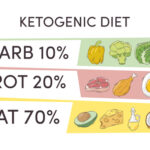
La alimentación juega un papel primordial en el control de la diabetes y, en consecuencia, en la calidad del sueño. Una dieta equilibrada, rica en nutrientes y baja en grasas saturadas, azúcares refinados y carbohidratos de rápida absorción, es esencial para mantener estables los niveles de glucosa en sangre y mejorar el sueño.
Se recomienda consumir una gran variedad de frutas, verduras, legumbres y cereales integrales. Estos alimentos son ricos en fibra, lo que ayuda a regular los niveles de glucosa en sangre y a promover la sensación de saciedad. Incorporar proteínas de alta calidad, como las que se encuentran en carnes magras, pescado, huevos y legumbres, es también importante para mantener la sensación de saciedad y para regular el metabolismo.
Evitar las comidas copiosas antes de acostarse es fundamental para prevenir la hipoglucemia nocturna. Una cena ligera y nutritiva, consumida varias horas antes de acostarse, es ideal para un buen descanso. También es importante prestar atención a la hidratación, bebiendo suficiente agua durante el día, pero evitando el consumo excesivo de líquidos antes de dormir para reducir la necesidad de levantarse para ir al baño durante la noche.
Ejercicio físico regular
La actividad física regular es esencial tanto para el control de la diabetes tipo 2 como para la mejora de la calidad del sueño. El ejercicio ayuda a regular los niveles de glucosa en sangre, a mejorar la sensibilidad a la insulina y a reducir el estrés. Estos beneficios se traducen en un sueño más profundo y reparador.
Se recomienda realizar al menos 150 minutos de ejercicio aeróbico de intensidad moderada a la semana, distribuidos en sesiones de al menos 30 minutos. Caminar, nadar, correr o andar en bicicleta son ejemplos de actividades aeróbicas que pueden ayudar a mejorar la calidad del sueño.
Sin embargo, es importante evitar la actividad física vigorosa justo antes de acostarse, ya que puede dificultar la conciliación del sueño. La actividad física debe formar parte de una rutina diaria regular, y la intensidad y duración deben adaptarse a las capacidades físicas de cada individuo.
Peso saludable
Mantener un peso saludable es fundamental para el control de la diabetes tipo 2 y para mejorar la calidad del sueño. El sobrepeso y la obesidad se asocian a una mayor resistencia a la insulina y a un aumento de los niveles de glucosa en sangre, lo que puede interferir con el sueño.
La pérdida de peso, incluso una pérdida moderada, puede mejorar significativamente la sensibilidad a la insulina y reducir la gravedad de los síntomas de la diabetes. Esto, a su vez, puede contribuir a una mejora en la calidad del sueño.
Para alcanzar un peso saludable, es fundamental seguir una dieta equilibrada y realizar ejercicio físico regularmente. Un plan de pérdida de peso debe ser elaborado con la ayuda de un profesional de la salud, quien podrá proporcionar la orientación y el apoyo necesarios para lograr resultados seguros y duraderos. Es normal que una persona de 80 años duerma mucho, pero un peso saludable facilitará este descanso.
Importancia de las proteínas
Las proteínas juegan un papel importante en la regulación de los niveles de glucosa en sangre y en la promoción del sueño reparador. Las proteínas se digieren más lentamente que los carbohidratos, lo que ayuda a mantener estables los niveles de glucosa en sangre y a evitar los picos de glucosa que pueden interferir con el sueño.
Se recomienda incluir proteínas de alta calidad en cada comida, como carnes magras, pescado, huevos, legumbres, tofu y productos lácteos descremados. Las proteínas también ayudan a mantener la sensación de saciedad, lo que puede ser útil para controlar el apetito y evitar los antojos de alimentos poco saludables que podrían afectar los niveles de glucosa en sangre.
Además, las proteínas contienen aminoácidos como el triptófano, que el cuerpo utiliza para producir melatonina, una hormona que regula el ciclo sueño-vigilia. Una ingesta adecuada de proteínas puede ayudar a mejorar la producción de melatonina y a favorecer un sueño más reparador.
Creación de un ambiente propicio para el descanso
El entorno de descanso influye considerablemente en la calidad del sueño. Un dormitorio oscuro, silencioso y fresco es fundamental para crear un ambiente propicio para el descanso. Se recomienda mantener la temperatura del dormitorio entre 18 y 20 grados centígrados y minimizar la exposición a la luz artificial, especialmente antes de acostarse.
Eliminar las distracciones en el dormitorio, como teléfonos móviles, ordenadores y televisión, es también importante para crear un ambiente de relajación. Es recomendable apagar las luces al menos una hora antes de acostarse para favorecer la producción de melatonina y para preparar al cuerpo para el descanso.
Si el ruido exterior dificulta el sueño, se pueden utilizar tapones para los oídos o un generador de ruido blanco para crear un ambiente silencioso y relajante. La calidad del colchón y de las almohadas también influye en la comodidad y en la calidad del sueño, por lo que es importante invertir en elementos de descanso de calidad.
Rutina antes de dormir
Establecer una rutina relajante antes de acostarse puede ayudar a preparar el cuerpo y la mente para el descanso. Se recomienda evitar actividades estimulantes como el ejercicio intenso, el trabajo o la exposición a pantallas electrónicas en las horas previas a dormir.
Incorporar actividades relajantes, como un baño caliente, leer un libro, escuchar música suave o practicar meditación o yoga, puede ayudar a reducir el estrés y a favorecer la relajación. Es importante dedicar tiempo a la desconexión digital y a la reflexión antes de acostarse.
La consistencia es clave. Repetir la misma rutina cada noche ayuda a regular el ritmo circadiano y a programar el cuerpo para el sueño. Esta rutina debe ser adaptada a las necesidades y preferencias individuales, pero la constancia en la ejecución es crucial para obtener beneficios a largo plazo.
Evitar las siestas
Si bien las siestas cortas pueden ser beneficiosas en algunas ocasiones, las siestas prolongadas o frecuentes pueden interferir con el sueño nocturno. Las siestas largas pueden alterar el ritmo circadiano y dificultar la conciliación del sueño por la noche.
Se recomienda evitar las siestas largas, especialmente las que se realizan tarde en la tarde. Si se necesita una siesta, debe ser breve, de no más de 20 minutos, y preferiblemente en las primeras horas de la tarde.
Evitar la cafeína y el alcohol en las horas previas a acostarse también es crucial para un sueño reparador. Ambas sustancias pueden afectar la calidad del sueño y pueden contribuir a la aparición de problemas de sueño.
Conclusión
El sueño reparador es esencial para el control de la diabetes tipo 2 y para una mejor calidad de vida. Las dificultades del sueño son comunes en personas con diabetes, y abordar estas dificultades es crucial para un tratamiento eficaz. El control de la glucosa en sangre, la alimentación adecuada, el ejercicio físico regular y el mantenimiento de un peso saludable son fundamentales para mejorar la calidad del sueño.
Crear un ambiente propicio para el descanso, establecer una rutina relajante antes de dormir y evitar las siestas prolongadas son estrategias adicionales que pueden ayudar a mejorar el sueño. La colaboración con un equipo de profesionales de la salud, incluyendo un médico, un educador en diabetes y, si es necesario, un especialista del sueño, es esencial para desarrollar un plan de tratamiento personalizado que aborde las necesidades específicas de cada individuo. Recuerda, aunque es normal que una persona de 80 años duerma mucho, la calidad del sueño y su duración influyen significativamente en la salud, especialmente en pacientes con diabetes tipo 2. Implementar las estrategias descritas en este artículo puede ayudar a mejorar la calidad del sueño y, por consiguiente, el control de la diabetes y la calidad de vida en general. Es importante recordar que la perseverancia y la constancia en la aplicación de estas recomendaciones son vitales para obtener resultados significativos y duraderos.