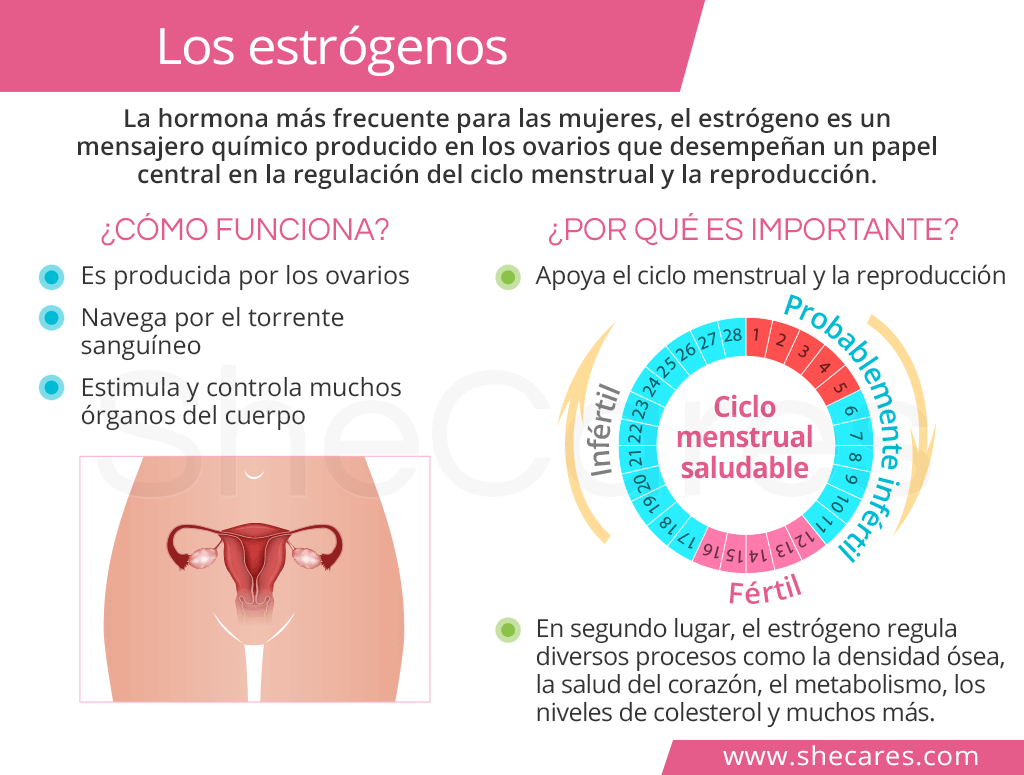
El estrógeno es una hormona esteroide crucial para la salud de la mujer, desempeñando un papel fundamental en la función reproductiva, la salud ósea y otros procesos metabólicos. Su producción, principalmente en los ovarios, disminuye significativamente durante la menopausia, lo que lleva a una serie de cambios fisiológicos y síntomas, algunos de los cuales pueden ser bastante molestos. La comprensión de la función del estrógeno, sus niveles óptimos y las consecuencias de su deficiencia es esencial para el cuidado de la salud femenina a lo largo de toda la vida. Este artículo explora en detalle el papel del estrógeno en la salud ósea y la fertilidad, los métodos de diagnóstico de niveles bajos, las opciones de tratamiento y los riesgos y beneficios asociados. A lo largo del texto, se abordarán con profundidad diversas situaciones relacionadas como la baja progesterona, deficit de progesterona, la relación con la progesterona baja premenopausia, como aumentar progesterona naturalmente, la sintomatología relacionada, y las implicaciones de niveles bajo de progesterona en la salud femenina. Se analizarán también aspectos como el estrogeno natural menopausia, como subir estrogenos en menopausia, fsh alta y estradiol bajo, y la gestión de estrógenos altos en la menopausia.
Este artículo profundiza en el impacto del estrógeno en la salud ósea y la fertilidad, examinando los síntomas asociados con los niveles bajos de esta hormona. Analizaremos detalladamente las diferentes maneras de diagnosticar la deficiencia de estrógeno, incluyendo las pruebas de laboratorio y la evaluación clínica. Explicaremos a fondo las diferentes opciones de tratamiento disponibles, como la terapia de reemplazo hormonal (TRH), y detallaremos sus riesgos y beneficios. También exploraremos otros aspectos como el dolor de riñones en la menopausia, dolor de riñones y ovarios en la menopausia, la posible conexión con no me viene la regla y tengo sudores, el mareo biodescodificacion, la falta de estrógenos produce mareos, y el impacto del tratamiento hormonal cancer de mama engorda.
El estrógeno y la salud ósea
El estrógeno juega un papel crucial en el mantenimiento de la masa ósea. Esta hormona estimula la actividad de los osteoblastos, células responsables de la formación de hueso nuevo, y inhibe la actividad de los osteoclastos, células que reabsorben el hueso. Durante la edad fértil, la acción combinada de estos procesos mantiene un balance positivo en la masa ósea, dando como resultado huesos fuertes y resistentes a las fracturas. Con la disminución de los niveles de estrógeno en la menopausia, este equilibrio se desestabiliza, favoreciendo la reabsorción ósea sobre la formación, lo que lleva a una disminución progresiva de la densidad ósea y un aumento del riesgo de osteoporosis y fracturas osteoporóticas. Por este motivo, el control de los niveles de estrógeno y la prevención de la osteoporosis son especialmente importantes en las mujeres a medida que envejecen. La relación entre los niveles de estrógeno y la salud ósea es compleja, influenciada por factores genéticos, estilo de vida y otros factores hormonales.
La deficiencia de estrógenos, particularmente durante la menopausia, lleva a una pérdida significativa de masa ósea, incrementando notablemente el riesgo de fracturas. Esta pérdida ósea se debe a un aumento de la actividad de los osteoclastos (células que descomponen el hueso) y una disminución de la actividad de los osteoblastos (células que forman hueso nuevo). La consecuencia es una estructura ósea más frágil, propensa a fracturas, especialmente en la cadera, la columna vertebral y la muñeca. Mantener niveles adecuados de estrógeno es, por lo tanto, crucial para preservar la salud ósea a lo largo de la vida. Es importante recordar que una dieta rica en calcio y vitamina D, junto con ejercicio regular, son también fundamentales para la salud ósea y deben complementarse con el manejo adecuado de los niveles hormonales.
La osteoporosis, una enfermedad caracterizada por huesos frágiles y propensos a fracturas, está estrechamente relacionada con la deficiencia de estrógenos. El estrógeno protege los huesos al regular el recambio óseo, equilibrando la formación y la reabsorción ósea. Cuando los niveles de estrógeno disminuyen, como en la menopausia, la reabsorción ósea predomina sobre la formación, llevando a una pérdida progresiva de masa ósea y un aumento del riesgo de fracturas. La gravedad de la osteoporosis varía dependiendo de varios factores, incluyendo la genética, la densidad ósea inicial, la duración de la deficiencia de estrógenos, y la presencia de otros factores de riesgo como el tabaquismo y el consumo excesivo de alcohol. El tratamiento de la osteoporosis puede incluir terapia hormonal, medicamentos que inhiben la reabsorción ósea y medidas para prevenir caídas.
El estrógeno y la fertilidad
El estrógeno es esencial para la fertilidad femenina. Participa en el desarrollo folicular en los ovarios, en la maduración del óvulo y en la preparación del endometrio para la implantación del embrión. Los niveles de estrógeno fluctúan durante el ciclo menstrual, alcanzando su pico justo antes de la ovulación. Estos cambios hormonales son cruciales para el proceso de reproducción. Niveles bajos de estrógeno pueden causar anovulación (ausencia de ovulación), ciclos menstruales irregulares, infertilidad y otros problemas reproductivos. La evaluación de los niveles de estrógeno es, por tanto, una parte importante de la evaluación de la fertilidad. El tratamiento para la infertilidad relacionada con niveles bajos de estrógeno puede incluir terapia hormonal para estimular la ovulación o técnicas de reproducción asistida.
Durante el ciclo menstrual, los cambios en los niveles de estrógeno coordinan una serie compleja de eventos que culminan con la ovulación y la preparación del útero para un posible embarazo. Un descenso significativo en los niveles de estrógeno puede perturbar estos procesos, dando lugar a ciclos menstruales irregulares o ausencia de menstruación (amenorrea). La falta de ovulación, consecuencia frecuente de niveles bajos de estrógeno, impide la liberación de un óvulo maduro, haciendo imposible la concepción. Además, el estrógeno desempeña un papel vital en el crecimiento y desarrollo del endometrio, la capa interna del útero donde se implanta el embrión. Niveles inadecuados de estrógeno pueden resultar en un endometrio demasiado delgado o mal preparado para la implantación, contribuyendo a la infertilidad.
La infertilidad es un problema complejo que puede tener múltiples causas, siendo los niveles bajos de estrógeno una de ellas. En este contexto, es importante tener en cuenta que la deficiencia de estrógeno no siempre es la única causa de infertilidad, pudiendo coexistir con otros factores como problemas en las trompas de Falopio, endometriosis, u otros trastornos hormonales, como la falta de progesterona o bajo nivel de progesterona, que pueden contribuir a la dificultad para concebir. El diagnóstico de infertilidad requiere una evaluación exhaustiva que incluya un historial completo, un examen físico y pruebas de laboratorio para evaluar los niveles hormonales, incluyendo estrógenos, progesterona, FSH y LH. El tratamiento dependerá de la causa subyacente de la infertilidad, pudiendo involucrar terapia hormonal, cirugía o técnicas de reproducción asistida.
Niveles bajos de estrógeno
Los niveles bajos de estrógeno pueden manifestarse de diversas maneras dependiendo de la edad y la causa subyacente. En mujeres premenopáusicas, la baja progesterona y los niveles bajos de progesterona pueden provocar ciclos menstruales irregulares, sangrado abundante o ausente, no me viene la regla y tengo sudores, dificultad para concebir y bajo nivel de progesterona y bajos niveles de progesterona. En las mujeres posmenopáusicas, los síntomas pueden incluir sofocos, sudores nocturnos, cambios en el estado de ánimo, sequedad vaginal, problemas para dormir, dolor de riñones en la menopausia y disminución de la libido. Además, la deficiencia de estrógeno a largo plazo incrementa el riesgo de osteoporosis, enfermedades cardiovasculares y otros problemas de salud. Es crucial identificar y tratar los niveles bajos de estrógeno para mitigar estos riesgos.
La deficiencia de estrógeno puede tener un impacto significativo en la salud femenina. En la premenopausia, puede manifestarse como ciclos menstruales irregulares, amenorrea (ausencia de menstruación), menorragia (sangrado menstrual abundante), dismenorrea (dolor menstrual intenso) y deficit progesterona, entre otros. En la menopausia, los síntomas más comunes incluyen sofocos, sudores nocturnos, insomnio, irritabilidad, pérdida de libido, sequedad vaginal y cambios en el estado de ánimo. Además, a largo plazo, la deficiencia de estrógeno puede aumentar el riesgo de osteoporosis, enfermedades cardiovasculares, y pérdida de masa muscular. Es importante destacar que la intensidad y la manifestación de los síntomas varían ampliamente entre las mujeres. Algunos experimentan síntomas leves, mientras que otras experimentan síntomas significativos que impactan en su calidad de vida. El diagnóstico temprano y el tratamiento adecuado son esenciales para aliviar los síntomas y prevenir complicaciones a largo plazo.
Los niveles bajos de progesterona también pueden ser un factor contribuyente en la aparición de diversos síntomas asociados con la deficiencia de estrógenos. La progesterona, otra hormona sexual femenina, trabaja en conjunto con el estrógeno para regular el ciclo menstrual y mantener el equilibrio hormonal. Una deficiencia de progesterona puede exacerbar los síntomas de la deficiencia de estrógeno, tales como ciclos menstruales irregulares, sangrado abundante o ausente, infertilidad y otros problemas reproductivos. Por lo tanto, la evaluación de los niveles tanto de estrógeno como de progesterona es crucial para obtener un diagnóstico preciso y determinar el tratamiento más apropiado. Un desequilibrio hormonal, como un deficit de progesterona acompañado de niveles bajo de progesterona, puede ser la causa de una serie de síntomas y es vital considerar ambos elementos hormonales para alcanzar el diagnóstico preciso.
Diagnóstico de niveles bajos de estrógeno
El diagnóstico de niveles bajos de estrógeno se basa en una combinación de la historia clínica, un examen físico y pruebas de laboratorio. La historia clínica incluye la edad de la paciente, la presencia de síntomas, el historial menstrual, y cualquier otro antecedente médico relevante. El examen físico puede incluir la evaluación de los caracteres sexuales secundarios y la exploración pélvica. Las pruebas de laboratorio son fundamentales para determinar con precisión los niveles hormonales. Se pueden medir los niveles de estrógeno (estradiol), progesterona, FSH (hormona folículo-estimulante), y LH (hormona luteinizante) en una muestra de sangre. Los niveles de FSH y LH ayudan a determinar la función ovárica. Otras pruebas que pueden ser útiles incluyen una densitometría ósea para evaluar la salud ósea y una ecografía pélvica para evaluar la estructura y función de los órganos reproductivos.
El historial médico de la paciente, incluyendo sus antecedentes menstruales, es un elemento crucial en el diagnóstico. Una menarquia tardía (primera menstruación), ciclos menstruales irregulares, amenorrea, oligomenorrea (ciclos menstruales infrecuentes) o menopausia precoz, pueden sugerir una disfunción hormonal. El médico debe indagar sobre los síntomas específicos que experimenta la paciente, como sofocos, sudores nocturnos, trastornos del sueño, cambios en el estado de ánimo, sequedad vaginal y disminución de la libido, todos ellos indicativos de niveles bajos de estrógeno. La información proporcionada por la paciente es esencial para guiar las pruebas de laboratorio y el plan de tratamiento. Una exploración pélvica física sirve para evaluar el estado general del aparato reproductor, identificando posibles anomalías que puedan estar contribuyendo a los síntomas.
Una vez recopilada la historia clínica y realizado el examen físico, el médico solicitará las pruebas de laboratorio necesarias para confirmar el diagnóstico. Las pruebas de sangre para medir los niveles hormonales, en particular los niveles de estrógeno (estradiol), progesterona, FSH y LH, son determinantes. Los niveles altos de FSH, junto con niveles bajos de estradiol, son indicativos de una disminución de la función ovárica, típica de la menopausia. En algunos casos, pueden ser necesarias otras pruebas, como la densitometría ósea, una prueba no invasiva que mide la densidad ósea y ayuda a detectar la osteoporosis. La ecografía pélvica puede ser útil para evaluar la estructura y la función de los órganos reproductivos, descartando otras posibles causas de los síntomas. La interpretación de los resultados de las pruebas requiere el juicio clínico del médico para establecer un diagnóstico preciso y un plan de tratamiento apropiado.
Tratamiento para niveles bajos de estrógeno
El tratamiento para los niveles bajos de estrógeno varía dependiendo de la edad, los síntomas y la causa subyacente. En mujeres premenopáusicas, el objetivo del tratamiento es restablecer la ovulación y regular los ciclos menstruales. Esto puede lograrse mediante la terapia hormonal con estrógenos, solos o combinados con progesterona, si la paciente aún tiene el útero. En mujeres posmenopáusicas, el tratamiento se centra en aliviar los síntomas de la menopausia y prevenir las complicaciones a largo plazo, como la osteoporosis y las enfermedades cardiovasculares. La terapia hormonal de reemplazo (TRH) es una opción común, aunque existen otras opciones como la terapia hormonal bioidéntica o terapia no hormonal. Es crucial elegir el mejor tratamiento para cada mujer, considerando los riesgos y beneficios de cada opción.
La terapia de reemplazo hormonal (TRH) es una opción común para tratar los síntomas de la deficiencia de estrógeno. La TRH puede incluir estrógenos solos o combinados con progesterona, dependiendo de si la paciente aún tiene útero. La administración de la TRH puede ser oral, tópica, vaginal o mediante parches transdérmicos. La dosis y la duración del tratamiento se determinan individualmente, según la gravedad de los síntomas y las necesidades de cada paciente. La TRH es eficaz para aliviar los sofocos, los sudores nocturnos, la sequedad vaginal y otros síntomas de la menopausia. También puede ayudar a prevenir la pérdida ósea y reducir el riesgo de fracturas. Sin embargo, es importante tener en cuenta que la TRH tiene posibles efectos secundarios y contraindicaciones, por lo que su uso debe ser discutido y monitoreado por un médico.
Además de la terapia de reemplazo hormonal (TRH), existen otras opciones de tratamiento para los niveles bajos de estrógeno. La terapia hormonal bioidéntica utiliza hormonas que son químicamente idénticas a las hormonas producidas naturalmente por el cuerpo. Algunos creen que esta forma de terapia hormonal es más segura que la TRH convencional, pero hay poca evidencia científica que respalde esta afirmación. Las terapias no hormonales, que incluyen cambios en el estilo de vida, como el ejercicio regular, una dieta saludable y la reducción del estrés, pueden ayudar a aliviar algunos síntomas de la menopausia. Algunos suplementos herbales, como la soja o el cohosh negro, también se han utilizado para aliviar los síntomas de la menopausia, pero su eficacia y seguridad no están completamente probadas. Es importante hablar con un médico antes de tomar cualquier suplemento, ya que podrían interactuar con otros medicamentos o tener efectos secundarios adversos. La elección del tratamiento más adecuado depende de las necesidades individuales de la paciente y de la opinión médica.
Riesgos y beneficios de la terapia hormonal
La terapia hormonal de reemplazo (TRH) puede ofrecer importantes beneficios para aliviar los síntomas de la menopausia y reducir el riesgo de osteoporosis y enfermedades cardiovasculares. Sin embargo, también conlleva riesgos. Algunos de los riesgos asociados con la TRH incluyen un aumento del riesgo de cáncer de mama, cáncer de endometrio (si se utiliza estrógeno solo sin progesterona), accidente cerebrovascular, coágulos de sangre y enfermedad de la vesícula biliar. Estos riesgos varían según la dosis, la duración del tratamiento y la edad de la paciente. La decisión de iniciar la TRH debe tomarse después de una cuidadosa evaluación de los beneficios y riesgos individuales, con la orientación y supervisión de un profesional médico. La estrógeno natural menopausia no está libre de riesgos y su administración debe controlarse.
La elección entre iniciar o no una terapia de reemplazo hormonal es una decisión personal y debe basarse en una evaluación exhaustiva de los riesgos y beneficios individuales, considerando la edad de la paciente, la gravedad de sus síntomas y otros factores de salud. Las mujeres con alto riesgo de cáncer de mama o enfermedad cardiovascular podrían beneficiarse menos de la terapia hormonal que aquellas con bajo riesgo. Además, existen alternativas no hormonales, como los cambios en el estilo de vida y otros tratamientos, que pueden ayudar a aliviar los síntomas de la menopausia. En algunas pacientes, la como subir estrogenos en menopausia por medios naturales, combinados con los cambios en su estilo de vida, podría ser suficiente para manejar sus síntomas.
Es importante destacar que la decisión de usar o no TRH debe ser tomada en colaboración con un médico, considerando cuidadosamente la situación individual de cada mujer. La TRH no es adecuada para todas las mujeres y existen contraindicaciones que deben ser consideradas antes de iniciar el tratamiento. Los riesgos asociados con la TRH, como el aumento del riesgo de cáncer de mama, deben ser discutidos con el médico para tomar una decisión informada. Si se decide usar TRH, es crucial que el médico monitoree de cerca a la paciente para detectar cualquier efecto secundario y ajustar el tratamiento según sea necesario. La dosis más baja posible durante el menor tiempo necesario es generalmente la recomendación para minimizar los riesgos. El tratamiento con tratamiento hormonal cancer de mama engorda es una preocupación, por lo que el control médico es imprescindible. El como aumentar progesterona naturalmente se debe realizar bajo supervisión médica para evitar desequilibrios hormonales. El mareo biodescodificacion, aunque no relacionado directamente con la TRH, podría ser una señal de otro problema subyacente que debe ser explorado. Por último, el control de los niveles de fsh alta y estradiol bajo es crítico para la toma de decisiones adecuadas respecto a la TRH.
Conclusión
El estrógeno desempeña un papel fundamental en la salud femenina, influyendo significativamente en la salud ósea y la fertilidad. La deficiencia de estrógeno, particularmente durante la menopausia, puede provocar una variedad de síntomas y aumentar el riesgo de enfermedades crónicas. El diagnóstico de los niveles bajos de estrógeno se basa en una combinación de la historia clínica, un examen físico y pruebas de laboratorio. El tratamiento, que puede incluir la terapia hormonal de reemplazo (TRH), se personaliza en función de la edad, los síntomas y la salud general de la mujer. Si bien la TRH puede ser eficaz para aliviar los síntomas y prevenir ciertas enfermedades, es importante considerar los posibles riesgos y beneficios de este tratamiento antes de tomar una decisión. Un enfoque integral que incluya cambios en el estilo de vida y la atención médica regular es esencial para mantener una salud óptima a lo largo de la vida. La gestión adecuada de los niveles bajos de progesterona, bajo niveles de progesterona, bajo nivel de progesterona, baja progesterona, deficit progesterona, la prevención de un deficit de progesterona, la consideración de síntomas como no me viene la regla y tengo sudores, dolor de riñones y ovarios en la menopausia, la atención a la falta de estrógenos produce mareos, y el manejo de estrógenos altos en la menopausia son parte integral de este enfoque holístico.
La gestión de los síntomas asociados con niveles bajos de estrógeno requiere un enfoque individualizado. Es crucial mantener una comunicación abierta y honesta con un profesional de la salud para discutir las opciones de tratamiento disponibles y determinar el mejor plan de acción. Las decisiones sobre la terapia hormonal deben basarse en una evaluación cuidadosa de los riesgos y beneficios en el contexto de la salud general de la mujer. El apoyo emocional y la educación sobre las opciones de tratamiento son vitales para ayudar a las mujeres a navegar por los cambios hormonales asociados con la menopausia y mantener una buena calidad de vida. Recuerda que las experiencias y necesidades individuales varían ampliamente, por lo que un enfoque personalizado es crucial. El objetivo final es lograr un equilibrio hormonal que ayude a preservar la salud y el bienestar a largo plazo.
El manejo de los niveles de estrógeno a lo largo de la vida de una mujer es crucial para su salud y bienestar. Un diagnóstico preciso y un tratamiento adecuado, considerando los riesgos y beneficios individuales, son esenciales para mitigar los síntomas de la deficiencia de estrógeno y prevenir complicaciones a largo plazo. La comunicación abierta con un profesional de la salud es fundamental para desarrollar un plan de tratamiento personalizado y alcanzar una óptima calidad de vida. Recordar que los cambios en el estilo de vida, como una dieta sana, ejercicio regular y manejo del estrés, juegan un papel importante en la salud general y pueden complementar el tratamiento médico, especialmente en lo que respecta a como aumentar progesterona naturalmente o como subir estrogenos en la menopausia. Finalmente, comprender la relación entre el estrógeno, la progesterona y otros factores hormonales es fundamental para una mejor atención a la salud femenina.